Операция Фонтен - решение для детей с врожденным пороком сердца
Мы поговорим сегодня с главным врачом отделения детской кардиологии Кардиологического центра Хелиос в Лейпциге, профессором, доктором мед.наук Инго Дэнертом о врожденных пороках сердца и о современных методах хирургического лечения ВПС, в том числе - о наиболее известных в области детской кардиохирургии операциях, таких, как Норвуд, Гленн и Фонтен.
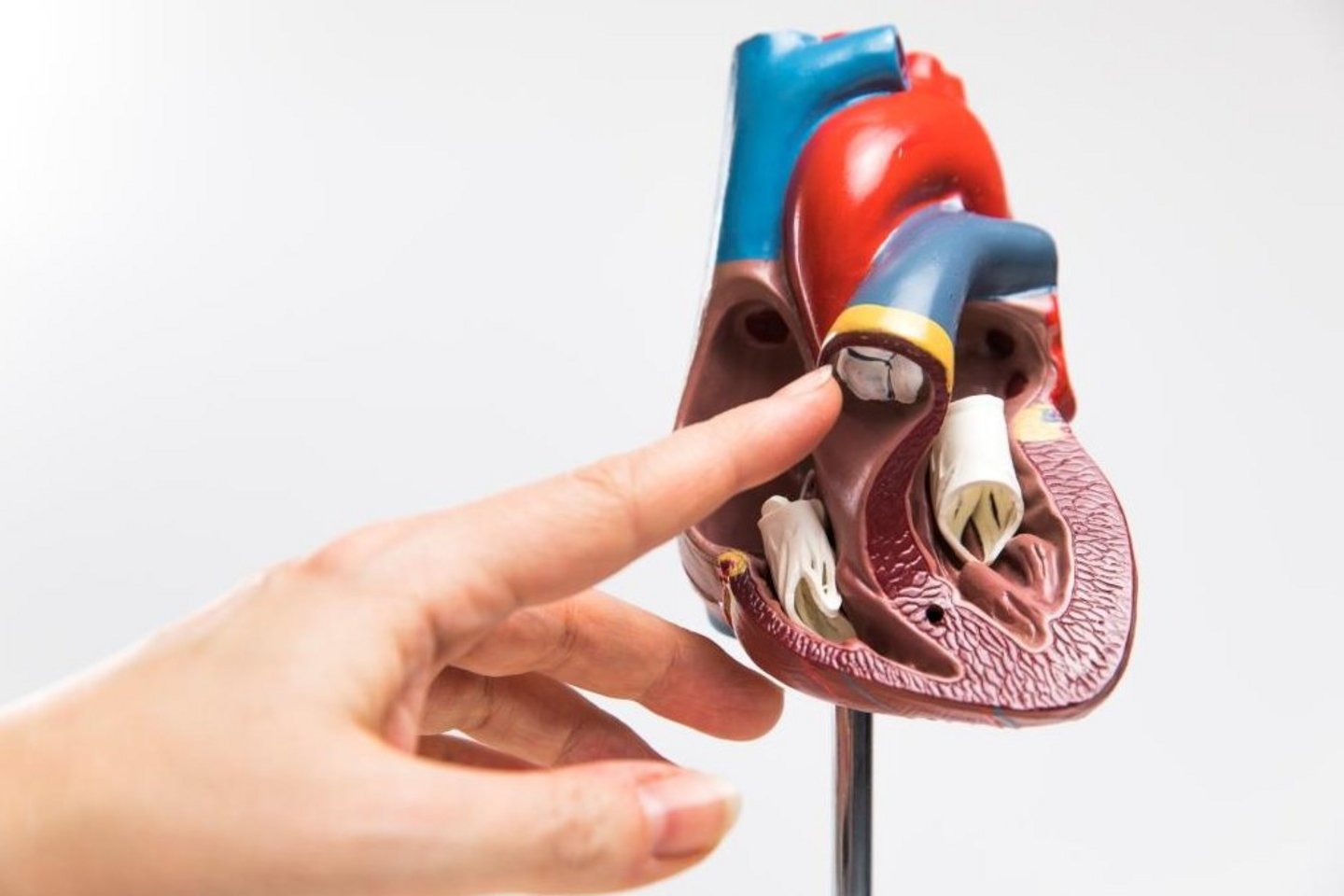
Врожденные пороки сердца встречаются редко, с ними рождаются всего около 1% детей. Мы пока точно не знаем, почему так происходит. Почти всегда это связано с нарушениями развития сердца эмбриона в первые восемь недель беременности, и только в некоторых случаях пороки сердца могут быть вызваны определенными известными генетическими дефектами. В большинстве же случаев врожденный порок сердца - это чаще всего неблагоприятное сочетание нескольких генетических факторов, каждый из которых по отдельности не вызывает болезни. По сравнению с прошлым, cегодня определенные заболевания (например, краснуха) на ранних сроках беременности редко приводят к врожденным порокам сердца. Наконец, есть врожденные пороки сердца, которые возникают из-за того, что необходимые соединения, которые образуются еще в утробе матери и должны закрываться после рождения, не «закрываются», а остаются «открытыми».
"Врожденные пороки сердца встречаются редко, с ними рождаются всего около 1% детей".
Развитие и функции сердца исследуются во всех дородовых обследованиях. Если есть подозрение на врожденный порок сердца, его можно исключить или определить и точно описать с помощью подробной диагностики (обычно примерно с 20-й недели беременности). Сегодня мы также знаем, что некоторые врожденные пороки сердца изменяются во время беременности, что может привести к прогрессированию (увеличению определенных сужений клапана) или даже к регрессу (уменьшению размера отверстий в межжелудочковой перегородке). Не все пороки сердца можно диагностировать пренатально; упомянутые выше соединения, необходимые до рождения (отверстие в середине межпредсердной перегородки, соединение между телом и легочной артерией), становятся пороками сердца только в том случае, если они не закрываются после рождения. Статистические данные по пренатальной диагностике врожденных пороков сердца в Европе показывают широкий диапазон от 20 до 90 процентов, как в зависимости от типа порока сердца, так и от региональных правил по диагностике и индивидуальных условий оказания помощи. В Германии, помимо пренатальной диагностики, для выявления врожденных пороков сердца используются скрининг новорожденных с помощью пульсоксиметрии и педиатрические осмотры.
Нет, не все врожденные пороки сердца требуют хирургического вмешательства. Хирургические вмешательства почти всегда необходимо проводить при так называемых сложных пороках сердца, необходимость вмешательства при других пороках сердца зависит от индивидуальных особенностей. Нередко бывает достаточно регулярного осмотра и наблюдения. В некоторых случаях при определенных пороках сердца может происходить даже самовосстановление после родов (например, спонтанное закрытие определенных дефектов сердечной перегородки) или же изменения остаются настолько незначительными, что не представляют угрозы.
По-разному. В некоторых случаях операция абсолютно необходима новорожденному (так называемые критические пороки сердца), в других иногда даже можно подождать до зрелого возраста (например, при аномалии Эбштейна). При некоторых сложных пороках сердца с самого начала ясно, что одной операции будет недостаточно, и лечение будет включать в себя несколько хирургических вмешательств.
Какие методы хирургического лечения сегодня являются наиболее распространенными в мире?
В принципе, различают вмешательства, при которых необходимо вскрыть грудную клетку пациента (операции с использованием аппарата искусственного кровообращения или без него), и операции, при которых вмешательство может проводиться через кровеносные сосуды (так называемые «катетерные вмешательства»). Операции, в которых сочетаются оба метода, называются «гибридными» вмешательствами. Решение о том, какая именно операция показана конкретному пациенту, принимается в каждом случае индивидуально.
В 2019 году в Лейпцигском кардиологическом центре было выполнено 9 операций Норвуда, 15 операций Гленна и 10 операций Фонтена. Все операции прошли успешно, ни один из этих пациентов не умер. Это не всегда так: в целом в 2019 году в Лейпцигском кардиологическом центре умерли шесть из более чем 1000 стационарных пациентов с врожденными пороками сердца. Среди них был один ребенок с Синдромом гипоплазии левых отделов сердца (HLHS), прерванным пищеводом и другими проблемами, которому после совместного обсуждения с родителями было принято решение не делать операцию.
"В 2019 году в Лейпцигском кардиологическом центре было выполнено 9 операций Норвуда, 15 операций Гленна и 10 операций Фонтена".
Лечение врожденных пороков сердца в Германии с медицинской точки зрения не отличается от лечения в США, Израиле или в других странах Европы. Различаются только организация оказания медицинской помощи и цены.
В Кардиологическом центре Лейпцига ежегодно проходят лечение около 1000 детей с врожденными пороками сердца из Германии, но и иностранные пациенты с детьми регулярно приезжают на лечение. Большинство иностранных пациентов прибывают из стран Восточной Европы и Африки, где подходящее лечение ВПС недоступно.
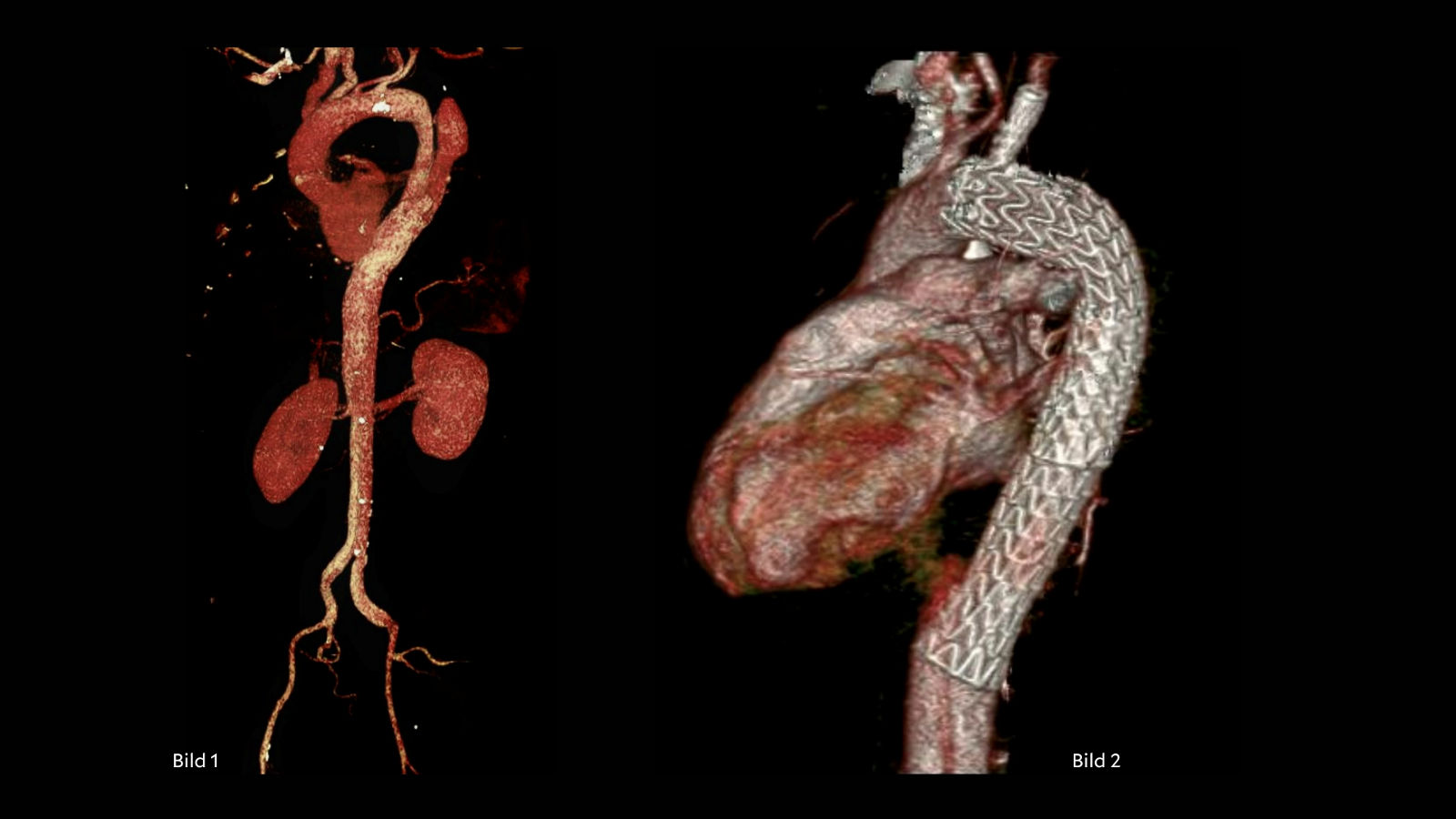
В Кардиологическом центре в Лейпциге операция Фонтена обычно выполняется при помощи экстракардиального кондуита без фенестрации, наш опыт показывает хорошие результаты. Фенестрация применяется только при наличии определенных факторов риска.
А что такое хорошая жизнь? Принцип Фонтена - это долгосрочное паллиативное средство для детей с врожденным пороком сердца. Исправить эти пороки невозможно, потому что нигде в мире до сих пор не существует метода создания второй камеры сердца. Даже с помощью операции Фонтена нельзя полностью устранить последствия этих серьезных пороков развития, но их можно значительно облегчить. Во многих случаях это означает, что возможно хорошее качество жизни в течение длительного времени в повседневных условиях. Посещение школы, учеба, нормальная работа и занятия спортом – все это обычно возможно. С другой стороны, требуются регулярные контрольные осмотры и часто пожизненный прием одного или нескольких лекарств. Молодым женщинам с врожденным пороком сердца, например, при желании иметь детей необходимо обсуждать это в индивидуальном порядке со своим доктором и оценивать риски на основе текущих результатов очередного обследования.
"Принцип Фонтена - это долгосрочное паллиативное средство для детей с врожденным пороком сердца".
Абсолютные ограничения касаются, как правило, участий в спортивных соревнованиях и занятий профессиональными видами спорта, а также работы, сопряженной с тяжелыми физическими нагрузками (например, строитель, литейщик, гид по горной местности) или с особыми требованиями к здоровью (например, пилот или дайвер).
Операции Норвуда регулярно проводятся в Кардиологическом центре Лейпцига только начиная с 2000 года, так что нашим самым «старым» пациентам с синдромом гипоплазии левых отделов сердца сейчас 21 год.
Что касается пациентов после операции Фонтена, то здесь нашим пациентам с другими пороками сердца (например, с атрезией трикуспидального клапана) сейчас от 40 до 50 лет. В общей сложности сейчас мы наблюдаем и оказываем помощь почти ста взрослым пациентам, перенесшим операцию Фонтена.
"В общей сложности сейчас мы наблюдаем и оказываем помощь почти ста взрослым пациентам, перенесшим операцию Фонтена".
Если состояние стабильное, мы рекомендуем ежегодные кардиологические обследования у детского кардиолога или кардиолога-специалиста по ВПС для взрослых с врожденными пороками сердца. Такое обследование включает обычно как физический осмотр, так и измерение артериального давления, пульсоксиметрию, ЭКГ и эхокардиографию. Другие обследования, такие, как осмотр с физической нагрузкой (спироэргометрия), долгосрочная ЭКГ, измерения эластичности печени и анализы крови рекомендуется проводить через более длительные промежутки времени.
Рентген и коронарную артериографию, которая в обязательном порядке проводится перед операциями Гленна и Фонтена, для ежегодных обследований не показаны и проводятся только в особых случаях.
Что касается МРТ, то мы рекомендуем делать МРТ только после операции Фонтена и не чаще, чем каждые пять лет.
Да. Существуют протоколы лечения перед операцией по Норвуду, для проведения операции по Норвуду и интенсивной терапии после нее. Существуют дополнительные протоколы для «промежуточной» фазы между операциями Норвуда и Гленна, операцией Гленна (Норвуд II) и предварительной и последующей терапии, а также для операции Фонтена. Конечно, эти протоколы нужно адаптировать индивидуально для каждого пациента.
Действительно, оба осложнения очень серьезны, но, к счастью, редки. Частота их появления переоценена, поскольку они возникают практически только после проведения операции Фонтена. В Лейпциге, например, в настоящее время мы лечим одного пациента с пластическим бронхитом и двух пациентов с белковой энтеропатией.
Ежегодные обследования для этого не требуются. Если нет никаких особенностей, интервалы между измерениями эластичности печени и анализом крови могут составлять от двух до трех лет.
Ежегодные осмотры после операции Фонтена проводит опытный педиатр и старший кардиолог-специалист по врожденным порокам сердца, который также возглавляет амбулаторное отделение. В случае аномалий вызываются соответствующие специалисты клиники (ритмолог, катетеролог) или главный врач отделения и вместе с пациентом обсуждаются результаты и планируются необходимые процедуры.
Программа обследования для иностранных пациентов планируется заранее. Поэтому особенно важно, чтобы мы своевременно получали отчет о состоянии пациента, прогрессе, любых проблемах, которые могли возникнуть, и результаты обследования из страны проживания. Мы заранее определяем, должна ли программа обследования проводиться в амбулаторных условиях или в стационаре. Обычно амбулаторная программа расчитана на один день, или, если необходимы более долгосрочные обследования – на два дня. В случае, если есть необходимость для обследований в стационаре, мы также стараемся сообщить заранее о планируемом времени пребывания в стационаре.
Во-первых, нам интересно все, и мы хотим знать, что происходило дома и какие обследования были проведены. Все результаты действительно важны и интересны! Конкретные обследования рекомендуются индивидуально, например, в отдельных случаях может иметь смысл сделать длительную ЭКГ или определить определенные показатели крови перед приездом, но не для каждого пациента это нужно. Это решается скорее индивидуально в каждом случае.
"Все результаты обследований нам действительно важны и интересны!"
Таких положительных историй, которые делают нашу работу одной из самых прекрасных в мире, очень много. Одна из последних классных историй: одна из наших первых пациенток с гипоплазией левых отделов сердца родила здорового ребенка: мама и ребенок чувствуют себя хорошо! Мы счастливы за молодую семью.
Каждый пациент – это, прежде всего, личность, а не случай. Успешный ход лечения - это работа и отдых одновременно: видеть ребенка, который снова улыбается, или радоваться за семью, отправляющую нам счастливое фото. Отрицательные результы нашей работы и осложнения унизительны и неприятны, но мы не боги. Мы можем только спросить себя в таких случаях: «что мы можем сделать лучше?»
У каждого из нас своя концепция отдыха и восстановления: бег трусцой, пешие прогулки, езда на велосипеде, катание на лодке, работа в саду, встречи с друзьями, бокал вина и многое другое.
Пожалуйста, живите со своим ребенком нормальной жизнью и доверяйте своему педиатру, детскому кардиологу и, прежде всего, себе!
"Доверяйте, прежде всего, себе!"
Читать также:
Хотите узнать больше о клиниках Helios или запланировать лечение?